Antybiotyki w stomatologii – kiedy naprawdę są potrzebne?
Antybiotyki w stomatologii to temat, który budzi wiele emocji i nieporozumień. Część pacjentów oczekuje recepty po każdej wizycie, inni obawiają się ich skutków ubocznych. Tymczasem eksperci są zgodni: antybiotyki w gabinecie dentystycznym są nadużywane, a ich nieracjonalne stosowanie przyczynia się do jednego z największych problemów współczesnej medycyny – narastającej oporności bakterii. Niniejszy artykuł wyjaśnia, kiedy antybiotyk jest rzeczywiście konieczny, a kiedy można, a nawet należy, z niego zrezygnować – zgodnie z najnowszymi rekomendacjami Polskiego Towarzystwa Stomatologicznego (PTS) i Narodowego Programu Ochrony Antybiotyków (NPOA).
Z tego artykułu dowiesz się m.in.:
- Dlaczego rutynowy antybiotyk po ekstrakcji zęba u zdrowych pacjentów to mit.
- Kiedy ból zęba i zapalenie miazgi nie wymagają antybiotykoterapii.
- Jakie są wytyczne dotyczące osłony antybiotykowej przed implantologią.
- W jakich sytuacjach leczenie kanałowe pod mikroskopem musi być wsparte antybiotykiem.
- Dlaczego profilaktyka i higiena jamy ustnej są skuteczniejsze niż leki w zapobieganiu zakażeniom.
- Jakie antybiotyki stosuje się w przypadku zapalenia przyzębia (paradontozy).
Dlaczego antybiotyki w stomatologii są nadużywane?
Eksperci wchodzący w skład Grupy Roboczej PTS i NPOA jednoznacznie stwierdzają, że antybiotyki w stomatologii są bardzo nadużywane. Zjawisko to wynika z kilku czynników: presji ze strony pacjentów, obawy lekarzy przed powikłaniami oraz braku aktualnej wiedzy na temat wskazań do antybiotykoterapii.
Tymczasem wytyczne są jasne: podstawą profilaktyki zakażeń w stomatologii jest właściwa higiena jamy ustnej oraz bezwzględne stosowanie zasad aseptyki i antyseptyki okołozabiegowej, w tym przedzabiegowe stosowanie preparatów odkażających z chlorheksydyną lub oktenidyną. Z kolei w leczeniu zakażeń zębopochodnych kluczowe jest miejscowe leczenie przyczynowe – drenaż ropnia, usunięcie zęba lub leczenie endodontyczne. Antybiotyk nie jest substytutem żadnego z tych działań.
„W stomatologii korzyść dla pacjenta z podania leku w profilaktyce lub leczeniu zakażenia w większości przypadków nie jest większa od potencjalnych strat związanych z ryzykiem selekcji szczepów opornych i tym samym utratą wartościowych leków przez całe społeczeństwo.”— Rekomendacje Grupy Roboczej PTS i NPOA
Przed każdą decyzją o przepisaniu antybiotyku lekarz dentysta powinien dokładnie rozważyć bilans potencjalnych korzyści i ryzyka dla konkretnego pacjenta.
Rodzaje antybiotykoterapii w stomatologii: profilaktyczna vs. lecznicza
W praktyce stomatologicznej antybiotyki stosuje się w dwóch zasadniczo różnych celach:
| Rodzaj antybiotykoterapii | Cel | Kiedy stosować? |
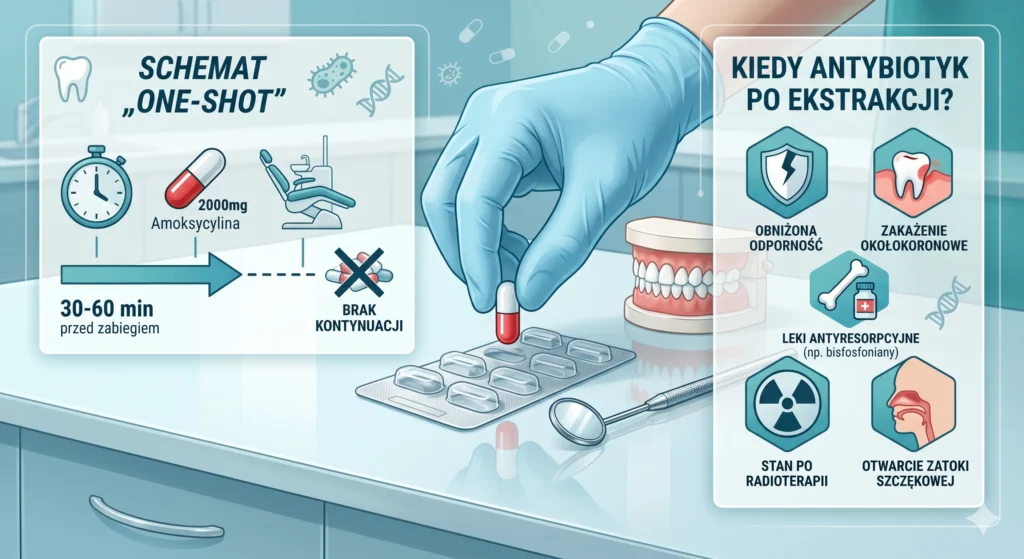
| Profilaktyczna | Zapobieganie zakażeniom miejsca operowanego lub zakażeniom odległym (np. infekcyjne zapalenie wsierdzia) | Przed zabiegiem, jednorazowo (schemat „one-shot”), 30–60 minut przed |
| Lecznicza | Zwalczanie istniejącego zakażenia zębopochodnego | Jako uzupełnienie leczenia miejscowego, gdy pojawiają się objawy ogólne |
Kluczową zasadą profilaktyki antybiotykowej jest stosowanie jej w schemacie „one-shot” – jedna dawka podana przed zabiegiem, bez kontynuacji w okresie pozabiegowym (z wyjątkami opisanymi poniżej). Podawanie antybiotyku przez kilka dni po zabiegu jako „osłona” jest błędem i nie ma uzasadnienia klinicznego u zdrowych pacjentów.
Infografika: Rodzaje antybiotykoterapii (profilaktyczna vs lecznicza)
Zapobieganie zakażeniom
- Podana przed zabiegiem
- Schemat „one-shot” – jedna dawka
- 30–60 minut przed cięciem
- Brak kontynuacji po zabiegu (u zdrowych pacjentów)
- Wskazana m.in. w profilaktyce IZW
Zwalczanie istniejącego zakażenia
- Jako uzupełnienie leczenia miejscowego
- Tylko gdy są objawy ogólne
- Po drenażu, ekstrakcji lub leczeniu kanałowym
- Kontrola po 48–72 godzinach
- Lek I rzutu: amoksycylina
Antybiotyk po wyrwaniu zęba – kiedy jest potrzebny?
To jedno z najczęstszych pytań pacjentów. Odpowiedź może zaskoczyć: u zdrowych pacjentów antybiotyk po ekstrakcji zęba, w tym po chirurgicznym usunięciu zatrzymanego zęba mądrości (ósemki), nie jest rutynowo zalecany. Badania naukowe nie potwierdzają, aby profilaktyczne podanie antybiotyku po standardowej ekstrakcji przynosiło istotne korzyści kliniczne u osób immunokompetentnych.
Wytyczne Polskiego Towarzystwa Stomatologicznego wskazują, że profilaktykę antybiotykową przed lub po ekstrakcji należy rozważyć wyłącznie w następujących sytuacjach:
- U pacjentów immunoniekompetentnych (z obniżoną odpornością), takich jak: osoby po przeszczepach narządów, z białaczką, chłoniakiem, z HIV przy niskim CD4, z nieuregulowaną cukrzycą, marskością wątroby lub przyjmujące leki immunosupresyjne – po konsultacji z lekarzem prowadzącym.
- Gdy zabieg jest przeprowadzany w przebiegu ostrego ropnego zakażenia okołokoronowego (pericoronitis).
- U pacjentów przyjmujących leki antyresorpcyjne (bisfosfoniany, denosumab) lub antyangiogenne (bewacyzumab) – w celu zapobiegania martwicy kości szczękowych (MRONJ).
- U pacjentów po radioterapii obszaru szczękowo-twarzowego.
- W przypadku zabiegów przebiegających z otwarciem światła zatoki szczękowej lub jamy nosowej.
Schemat profilaktyki u dorosłych (standardowy):
| Lek | Dawka jednorazowa | Uwagi |
| Amoksycylina (bez kwasu klawulanowego) | 2000 mg p.o. | Lek z wyboru, 30–60 min przed zabiegiem |
| Cefazolina | 1000 mg i.v. | Przy alergii na penicylinę (nie przy anafilaksji!) |
| Klindamycyna | 600 mg p.o. lub i.v. | Przy alergii na penicylinę |
Infografika: Kiedy antybiotyk po wyrwaniu zęba?
🦷 Antybiotyk po wyrwaniu zęba – kiedy jest potrzebny?
Wytyczne Polskiego Towarzystwa Stomatologicznego (PTS) i NPOA
U zdrowych pacjentów immunokompetentnych
- Standardowa ekstrakcja zęba
- Chirurgiczne usunięcie ósemki (zatrzymanej)
- Brak potwierdzenia korzyści klinicznych
- „Osłona” przez kilka dni po zabiegu to błąd
W szczególnych wskazaniach klinicznych
- Pacjenci immunoniekompetentni (HIV, białaczka, immunosupresja)
- Nieuregulowana cukrzyca, marskość wątroby
- Ostre ropne zapalenie okołokoronowe (pericoronitis)
- Leki antyresorpcyjne / antyangiogenne (ryzyko MRONJ)
- Po radioterapii obszaru szczękowo-twarzowego
- Otwarcie zatoki szczękowej lub jamy nosowej
| Amoksycylina (lek I wyboru) | 2000 mg p.o. |
| Cefazolina (alergia na pen., nie anafilaksja) | 1000 mg i.v. |
| Klindamycyna (alergia na penicylinę) | 600 mg p.o. lub i.v. |
Profilaktyka antybiotykowa w implantologii
Pacjenci decydujący się na wszczepienie implantów zębowych często pytają, czy konieczna jest osłona antybiotykowa. Zgodnie z wytycznymi PTS, rutynowe stosowanie antybiotyku przed implantacją u zdrowych pacjentów nie jest zalecane. Decyzja o profilaktyce powinna być indywidualna i uwzględniać stan zdrowia pacjenta.
Rozważenie profilaktyki antybiotykowej zaleca się w następujących przypadkach:
- U pacjentów immunoniekompetentnych (po konsultacji z lekarzem prowadzącym).
- Gdy zabieg implantacji jest połączony z rozległym przeszczepem kości (rekonstrukcja kości).
Warto podkreślić, że sama higiena jamy ustnej przed i po zabiegu implantologicznym ma kluczowe znaczenie dla powodzenia leczenia i zapobiegania periimplantitis
Antybiotyki w leczeniu zakażeń zębopochodnych
Zakażenia zębopochodne (ropnie, zapalenia tkanek miękkich) są jednym z częstszych wskazań do antybiotykoterapii w stomatologii. Jednak i tutaj obowiązuje zasada: antybiotyk jest jedynie uzupełnieniem leczenia miejscowego, a nie jego substytutem.
Nie zaleca się rutynowego stosowania antybiotyków u immunokompetentnych pacjentów z ograniczonymi zakażeniami zębopochodnymi, które przebiegają bez objawów ogólnych i nie mają tendencji do rozprzestrzeniania się.
Antybiotykoterapię należy wdrożyć, gdy zakażeniu towarzyszą:
- Wysoka gorączka
- Złe samopoczucie, osłabienie
- Zawroty głowy
- Odwodnienie
- Tachykardia (przyspieszone bicie serca)
- Stany zapalne obejmujące zewnątrzustne przestrzenie anatomiczne z tendencją do szerzenia się
Pierwsze badanie kontrolne po wdrożeniu antybiotykoterapii powinno odbyć się najpóźniej do 48–72 godzin. Jeśli po tym czasie nie ma poprawy, konieczna jest zmiana antybiotyku na lek drugiego rzutu oraz ponowna ocena skuteczności drenażu.
💊 Antybiotyki rekomendowane w leczeniu zakażeń zębopochodnych
| Antybiotyk | Zastosowanie | Dorośli | Dzieci (do 40 kg) |
|---|---|---|---|
| AmoksycylinaI rzut | Zakażenia zębopochodne | 500 mg co 8 h lub 750–1000 mg co 12 h | 20–40 mg/kg/dobę w 3 dawkach |
| Amoksycylina + kw. klawulanowyII rzut | Zakażenia oporne, leki antyresorpcyjne | 875 mg + 125 mg co 12 h | (45+6,4) mg/kg/dobę w 2 dawkach |
| KlindamycynaII rzut | Alergia na penicyliny, beztlenowce | 150 mg co 6 h lub 300 mg co 8 h | 8–16 mg/kg/dobę w 3–4 dawkach |
| Ampicylina (i.v.)I rzut | Leczenie parenteralne | 500 mg co 6 h | 12,5 mg/kg co 6 h (do 20 kg) |
| Ampicylina + sulbaktam (i.v.)II rzut | Ciężkie zakażenia (parenteralne) | 500 mg+250 mg co 6–8 h | (100+50) mg/kg/dobę w 3–4 dawkach |
| Aksetyl cefuroksymuAlt. | Alternatywa doustna | 500 mg co 12 h | 20 mg/kg/dobę w 2 dawkach |
| MetronidazolSkojarzony | Choroby przyzębia, terapia łączona | 500 mg co 8 h | 7,5 mg/kg co 8 h (do 12 r.ż.) |
| AzytromycynaAlt. | Alternatywa przy p/wsk. do penicyliny | 500 mg co 24 h | 10 mg/kg/dobę |
Antybiotyki w endodoncji (leczeniu kanałowym)
W leczeniu kanałowy obowiązuje podobna zasada: podstawą jest leczenie miejscowe, a antybiotyk ma charakter wyłącznie uzupełniający. Wytyczne Polskiego Towarzystwa Stomatologicznego i NPOA są zgodne z zaleceniami Europejskiego Towarzystwa Endodontologicznego (ESE).
Kiedy antybiotyk NIE jest potrzebny w endodoncji?
Wbrew powszechnemu przekonaniu, antybiotyk nie jest wskazany w przypadku:
- Objawowego nieodwracalnego zapalenia miazgi (silny ból zęba bez gorączki i objawów ogólnych)
- Martwicy miazgi bez objawów ogólnych
- Objawowego zapalenia tkanek okołowierzchołkowych (ból przy nagryzaniu, poszerzenie szpary ozębnej)
- Przewlekłego ropnia okołowierzchołkowego (przejaśnienie na RTG, przetoka ropna)
- Ostrego ropnia okołowierzchołkowego bez objawów ogólnych i z łagodnymi objawami miejscowymi
Kiedy antybiotyk JEST wskazany w endodoncji?
Ogólne podanie antybiotyku zaleca się jedynie przy:
- Ostrym ropniu okołowierzchołkowym u pacjenta immunoniekompetentnego
- Ostrym ropniu z towarzyszącymi objawami ogólnymi (gorączka, złe samopoczucie, nasilony obrzęk, szczękościsk, zapalenie węzłów chłonnych)
- Rozprzestrzeniającym się zakażeniu (ropowica, ostre zapalenie kości)
Warto też wiedzieć, że eksperci nie zalecają miejscowego stosowania antybiotyków do dezynfekcji kanałów korzeniowych. W procedurach rewaskularyzacji miazgi zamiast trójskładnikowej pasty TAP (z antybiotykami) rekomenduje się stosowanie wodorotlenku wapnia.
Infografika: Endodoncja – kiedy TAK, kiedy NIE
✕ NIE stosować antybiotyku
- Objawowe nieodwracalne zapalenie miazgi
- Martwica miazgi bez objawów ogólnych
- Objawowe zapalenie tkanek okołowierzchołkowych
- Przewlekły ropień okołowierzchołkowy (przetoka)
- Ostry ropień bez objawów ogólnych i łagodnymi miejscowymi
- Miejscowe stosowanie do dezynfekcji kanałów
✓ TAK – antybiotyk wskazany
- Ostry ropień u pacjenta immunoniekompetentnego
- Ostry ropień z gorączką i złym samopoczuciem
- Nasilony obrzęk, szczękościsk, zapalenie węzłów
- Rozprzestrzeniające się zakażenie (ropowica)
- Ostre zapalenie kości szczęki/żuchwy
Antybiotyki w periodontologii (chorobach przyzębia)
W leczeniu chorób przyzębia (zapalenie przyzębia, paradontoza) podstawą jest terapia mechaniczna – profesjonalne usunięcie złogów nad- i poddziąsłowych (skaling i root planing, SRP). Rutynowe stosowanie antybiotyków nie jest zalecane u immunokompetentnych pacjentów.
Systemowa antybiotykoterapia jest wskazana w następujących przypadkach:
- Mnogie ropnie przyzębne – zaleca się amoksycylinę z kwasem klawulanowym (875 mg + 125 mg co 12 h przez 5 dni), równocześnie z terapią mechaniczną.
- Martwicze choroby przyzębia z objawami ogólnymi – zaleca się metronidazol (250 mg co 8 h przez 7 dni).
- IV stadium zapalenia przyzębia z potwierdzoną infekcją A. actinomycetemcomitans lub P. gingivalis, gdy brak odpowiedzi na terapię mechaniczną – zaleca się terapię skojarzoną amoksycyliną (500 mg co 8 h) z metronidazolem (500 mg co 8 h) przez 7 dni.
Przed włączeniem antybiotyku w periodontologii zaleca się, o ile to możliwe, wykonanie badania mikrobiologicznego z oceną lekowrażliwości periopatogenów.
Profilaktyka infekcyjnego zapalenia wsierdzia (IZW)
Szczególną grupą pacjentów wymagającą antybiotykoprofilaktyki są osoby z najwyższym ryzykiem infekcyjnego zapalenia wsierdzia (IZW). Rekomendacje PTS są zgodne z wytycznymi Europejskiego Towarzystwa Kardiologicznego (ESC).
Kto jest w grupie najwyższego ryzykainfekcyjnego zapalenia wsierdzia?
- Pacjenci ze sztuczną zastawką serca (wszczepioną chirurgicznie lub przezskórnie)
- Pacjenci z wrodzoną wadą siniczą serca
- Pacjenci po operacji naprawczej wady serca z użyciem sztucznego materiału (przez 6 miesięcy lub dożywotnio przy rezydualnym przecieku)
- Pacjenci po przebytym epizodzie IZW
Kiedy i jak stosować profilaktykę IZW?
Profilaktykę stosuje się jednorazowo, 30–60 minut przed zabiegiem stomatologicznym związanym z przerwaniem ciągłości błony śluzowej lub interwencją w okolicy dziąsła/okołowierzchołkowej.
❤️ Profilaktyka infekcyjnego zapalenia wsierdzia (IZW)
Grupy najwyższego ryzyka – wg wytycznych ESC i PTS
| Sytuacja | Lek | Dawka (dorośli) | Dawka (dzieci) |
|---|---|---|---|
| Standardowa | Amoksycylina | 2000 mg p.o. lub i.v. | 50 mg/kg p.o. lub i.v. |
| Alergia na penicylinę | Klindamycyna | 600 mg p.o. lub i.v. | 20 mg/kg p.o. lub i.v. |
| Alergia na penicylinę | Cefaleksyna | 2000 mg i.v. | 50 mg/kg i.v. |
| Alergia na penicylinę | Cefazolina | 1000 mg i.v. | 50 mg/kg i.v. |
Jakie antybiotyki stosuje się w stomatologii? Przegląd leków
W stomatologii stosuje się kilka grup antybiotyków, z których każda ma swoje wskazania i przeciwwskazania.
🧬 Grupy antybiotyków stosowanych w stomatologii
| Grupa | Przykłady | Główne zastosowanie |
|---|---|---|
| Penicyliny | Amoksycylina, Ampicylina | Zakażenia zębopochodne (I rzut), profilaktyka IZW |
| Penicyliny z inhibitorem β-laktamaz | Amoksycylina + kw. klawulanowy, Ampicylina + sulbaktam | Zakażenia II rzutu, profilaktyka przy lekach antyresorpcyjnych |
| Cefalosporyny | Cefazolina, Cefaleksyna, Cefuroksym | Profilaktyka przy alergii na penicyliny (bez anafilaksji) |
| Linkozamidy | Klindamycyna | Alergia na penicyliny, zakażenia beztlenowcami |
| Nitroimidazole | Metronidazol | Choroby przyzębia, terapia skojarzona |
| Makrolidy | Azytromycyna, Klarytromycyna, Spiramycyna | Alternatywa przy p/wsk. do penicyliny i klindamycyny |
| Tetracykliny | Tetracyklina, Doksycyklina | Replantacja wybitego zęba stałego (dorośli) |
Oporność na antybiotyki – dlaczego to problem nas wszystkich?
Oporność bakterii na antybiotyki to jedno z największych zagrożeń dla zdrowia publicznego w XXI wieku. Każde nieuzasadnione podanie antybiotyku przyczynia się do selekcji szczepów opornych, które w przyszłości mogą być trudne lub niemożliwe do leczenia. Lekarze dentyści, jako jedni z największych przepisujących antybiotyki w systemie ochrony zdrowia, mają szczególną odpowiedzialność w tym zakresie.
Racjonalna antybiotykoterapia w stomatologii to nie tylko korzyść dla konkretnego pacjenta, ale przede wszystkim odpowiedzialność wobec całego społeczeństwa. Każda niepotrzebna recepta na antybiotyk to krok w kierunku świata, w którym leki te przestaną działać.
Podsumowanie – 10 najważniejszych zasad antybiotykoterapii w stomatologii
Poniżej zebraliśmy najważniejsze zasady, które powinien znać każdy pacjent i lekarz dentysta:
📋 10 kluczowych zasad antybiotykoterapii w stomatologii
Antybiotykoterapia w stomatologii – często zadawane pytania
Czy antybiotyk pomaga na ból zęba?
Nie. Ból zęba spowodowany zapaleniem miazgi lub zmianami okołowierzchołkowymi bez objawów ogólnych nie jest wskazaniem do antybiotyku. Jedynym skutecznym leczeniem jest interwencja stomatologiczna (leczenie kanałowe lub ekstrakcja).
Jaki antybiotyk przepisuje dentysta najczęściej?
Najczęściej stosowanym antybiotykiem w stomatologii jest amoksycylina. W przypadku alergii na penicyliny stosuje się klindamycynę lub makrolidy (azytromycyna, klarytromycyna).
Czy antybiotyk jest potrzebny przed wszczepieniem implantu?
U zdrowych pacjentów rutynowa profilaktyka antybiotykowa przed implantacją nie jest zalecana. Rozważa się ją przy jednoczesnym przeszczepie kości lub u pacjentów z obniżoną odpornością.
Jak długo brać antybiotyk przepisany przez dentystę?
Antybiotyk należy stosować tak długo, jak zalecił lekarz, zazwyczaj do ustąpienia objawów ogólnych (gorączki, złego samopoczucia). Nie należy przedłużać kuracji bez wskazania lekarza.
Czy można brać antybiotyk bez recepty na ból zęba?
Nie. Antybiotyki są lekami wydawanymi wyłącznie na receptę. Samoleczenie antybiotykami jest niebezpieczne i przyczynia się do oporności bakterii
Artykuł ma charakter edukacyjny i nie zastępuje konsultacji lekarskiej.
Artykuł przygotowany na podstawie: Rekomendacji Grupy Roboczej Polskiego Towarzystwa Stomatologicznego (PTS) i Narodowego Programu Ochrony Antybiotyków (NPOA) w zakresie stosowania antybiotyków w stomatologii, Warszawa 2019. Dostępne na: antybiotyki.edu.pl. Artykuł ma charakter edukacyjny i nie zastępuje konsultacji lekarskiej.
Ukończyłem Wydział Lekarsko-Dentystyczny na Śląskim Uniwersytecie Medycznym, będąc nagradzanym stypendium Rektora za osiągnięcia naukowe. Podczas studiów byłem aktywnym członkiem Studenckiego Towarzystwa Naukowego przy Katedrze Dysfunkcji Narządu Żucia oraz Polskiego Towarzystwa Studentów ... Czytaj więcej