Grzybica jamy ustnej – objawy, przyczyny, leczenie i dieta przy kandydozie
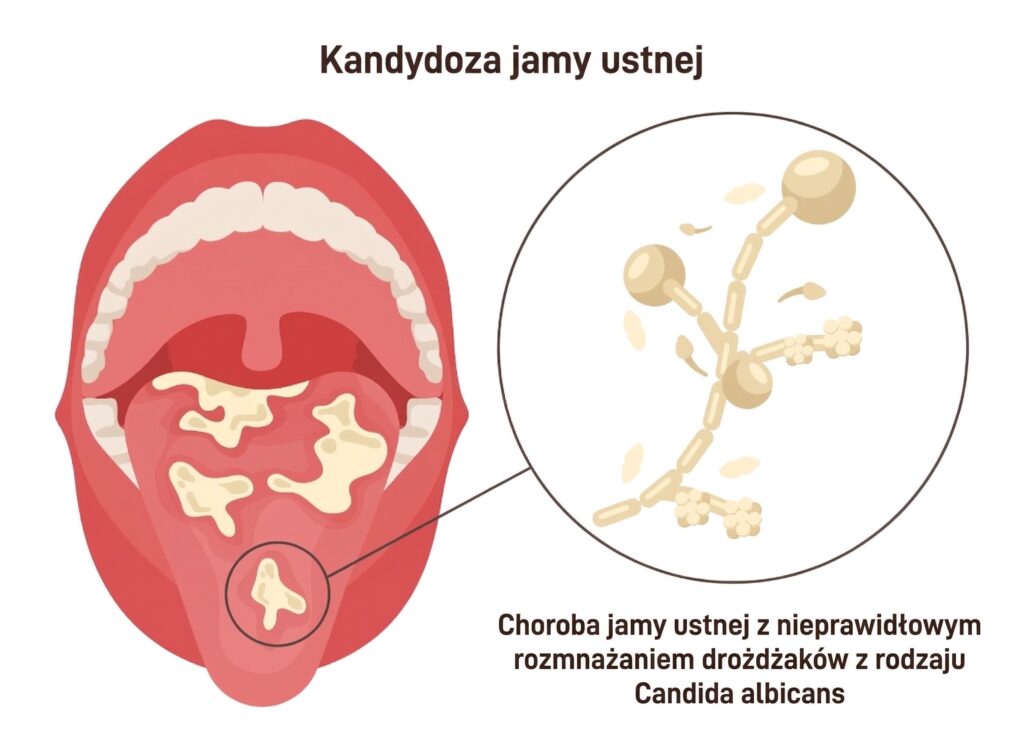
Grzybica jamy ustnej może dotyczyć osób w każdym wieku i często bywa lekceważona, mimo że wymaga szybkiej interwencji. Grzybica jamy ustnej, znana również jako kandydoza, jest infekcją wywołaną przez drożdżaki z rodzaju Candida, najczęściej Candida albicans. To jedno z najczęstszych zakażeń błony śluzowej, wywoływane przez drożdżaki z rodzaju Candida – najczęściej Candida albicans. Charakterystyczne objawy kandydozy jamy ustnej to biały, serowy nalot na języku i policzkach, który po usunięciu odsłania zaczerwienioną, bolesną powierzchnię.
- Schorzenie nie jest groźne u osób z prawidłową odpornością, ale wymaga leczenia.
- Natychmiastowa konsultacja lekarska jest konieczna, gdy objawy utrzymują się dłużej niż 7 dni, towarzyszy im silny ból lub trudności w połykaniu.
- Grupy szczególnego ryzyka obejmują niemowlęta, seniorów, osoby po antybiotykoterapii, z cukrzycą, po chemioterapii, z HIV/AIDS, palaczy oraz użytkowników protez zębowych.
W tym artykule omówimy definicję choroby, rodzaje i charakterystyczne objawy, przyczyny i czynniki ryzyka, metody diagnostyki, leczenie farmakologiczne oraz dietę i profilaktykę.
Czym jest grzybica (kandydoza) jamy ustnej?
Grzybica jamy ustnej, znana również jako kandydoza, jest infekcją wywołaną przez drożdżaki z rodzaju Candida, najczęściej Candida albicans. Kandydoza jamy ustnej to zakażenie błony śluzowej wywołane przez drożdżaki Candida, które u 40–60% zdrowych osób stanowią element naturalnej flory bez powodowania objawów chorobowych. Różnica między nosicielstwem bezobjawowym a kandydozą objawową polega na tym, że w warunkach sprzyjających dochodzi do ich nadmiernego namnażania, tworzenia biofilmu i penetracji tkanek.
Za większość przypadków odpowiada Candida albicans, choć coraz częściej izoluje się także Candida glabrata czy Candida tropicalis – trend narastający po 2010 roku w związku z rosnącym użyciem leków przeciwgrzybiczych. Nieleczona grzybica jamy może rozprzestrzeniać się do przełyku, a u osób z ciężką immunosupresją prowadzić nawet do kandydozy układowej z wysoką śmiertelnością.
Rodzaje grzybicy jamy ustnej
Kandydoza jamy ustnej nie zawsze wygląda tak samo – wyróżnia się kilka postaci klinicznych o różnym przebiegu:
Ostra rzekomobłoniasta kandydoza
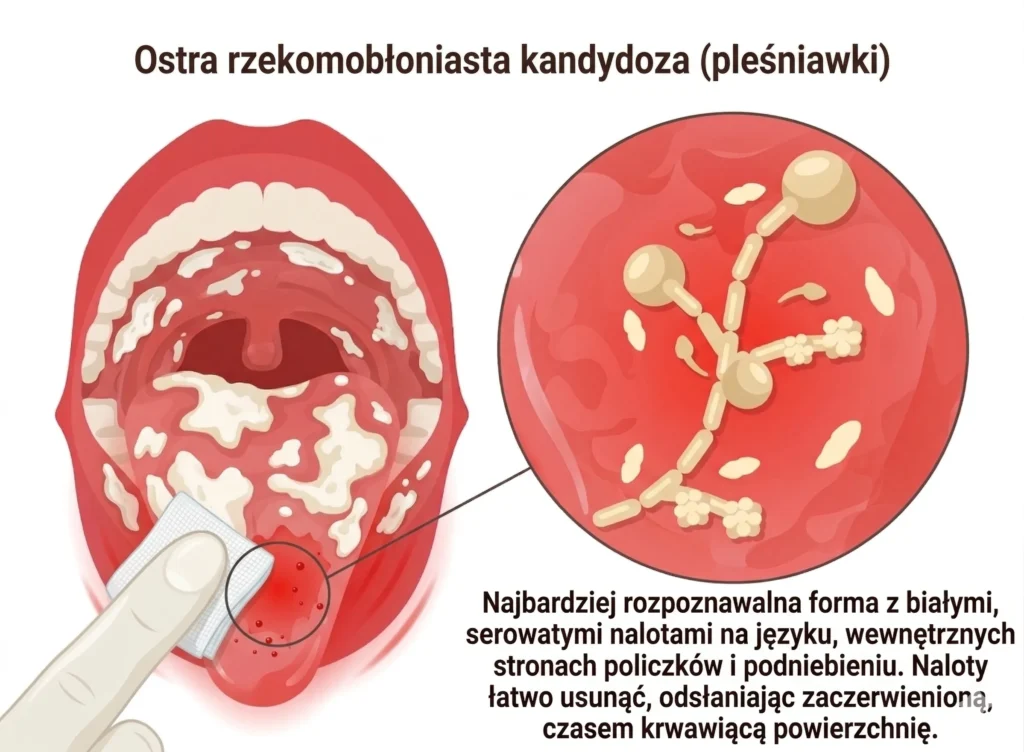
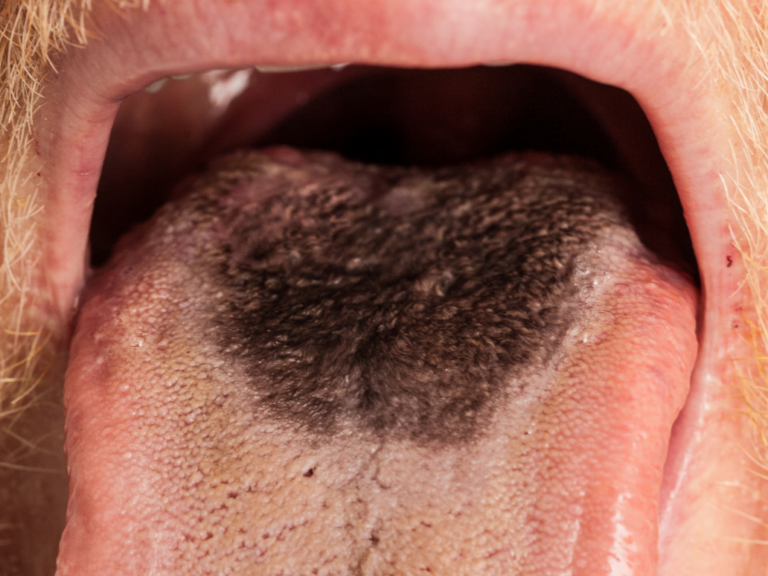
Ostra rzekomobłoniasta kandydoza (pleśniawki) – najbardziej rozpoznawalna forma z białymi, serowatymi nalotami na języku, wewnętrznych stronach policzków i podniebieniu. Naloty łatwo usunąć, odsłaniając zaczerwienioną, czasem krwawiącą powierzchnię.
Ostra zanikowa kandydoza
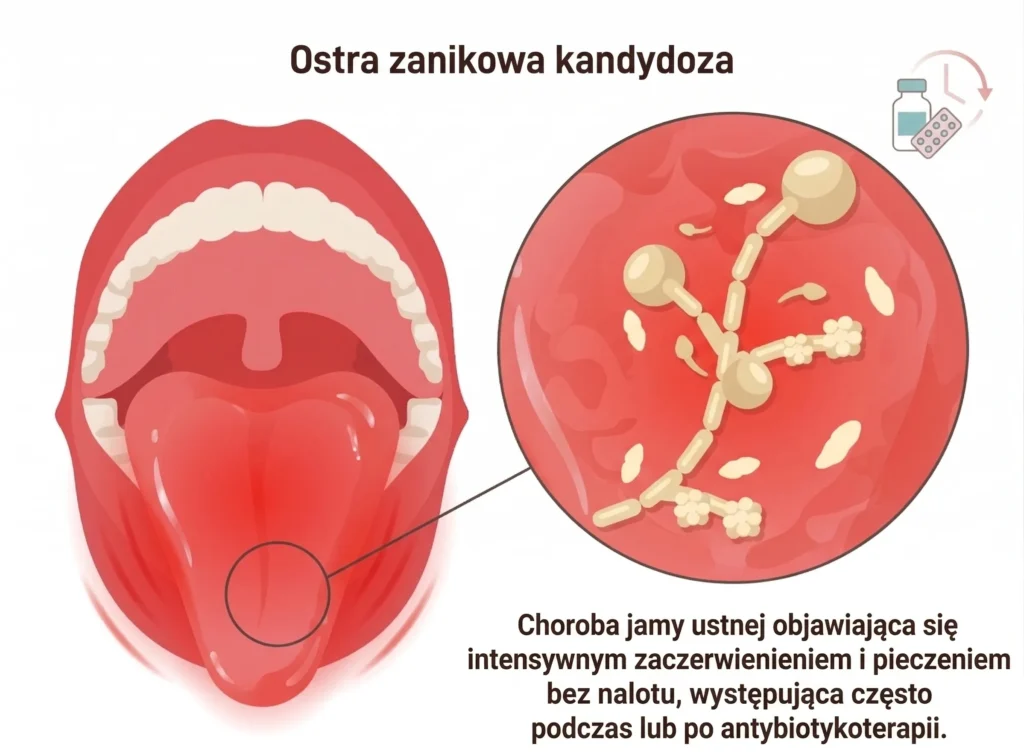
Ostra zanikowa kandydoza – intensywne zaczerwienienie jamy ustnej i pieczenie bez widocznego nalotu, często występująca w trakcie antybiotykoterapii lub po jej zakończeniu.
Przewlekła zanikowa kandydoza
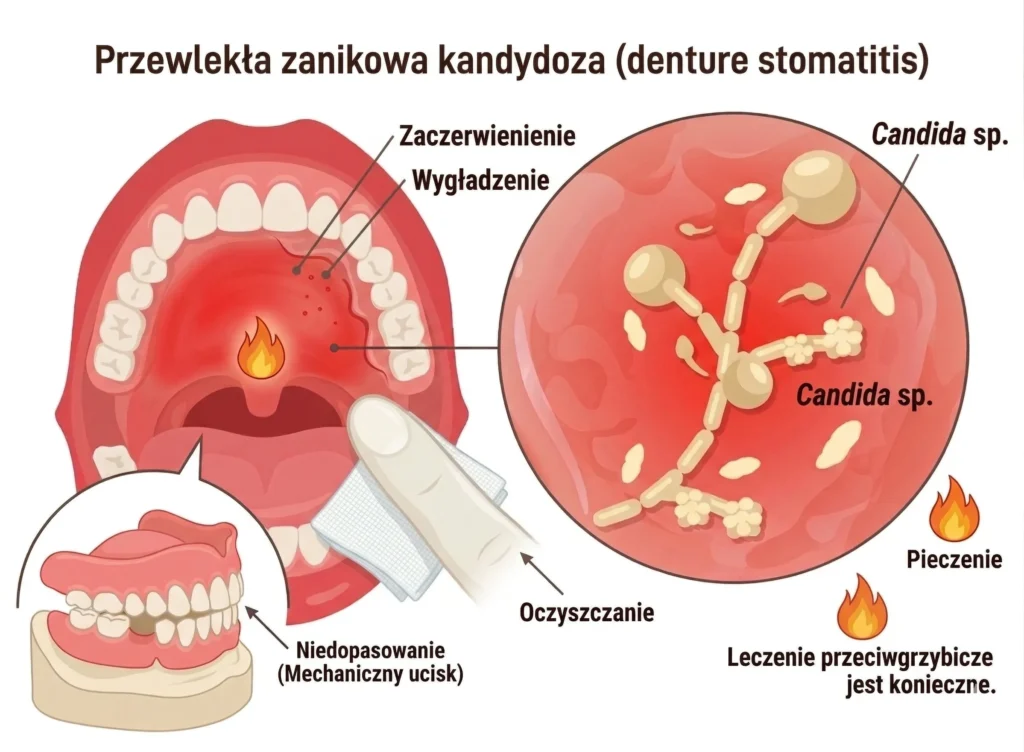
Przewlekła zanikowa kandydoza (denture stomatitis) – zmiany lokalizujące się pod źle dopasowaną protezą, objawiające się rumieniem i pieczeniem pod płytą.
Przewlekła hiperplastyczna kandydoza
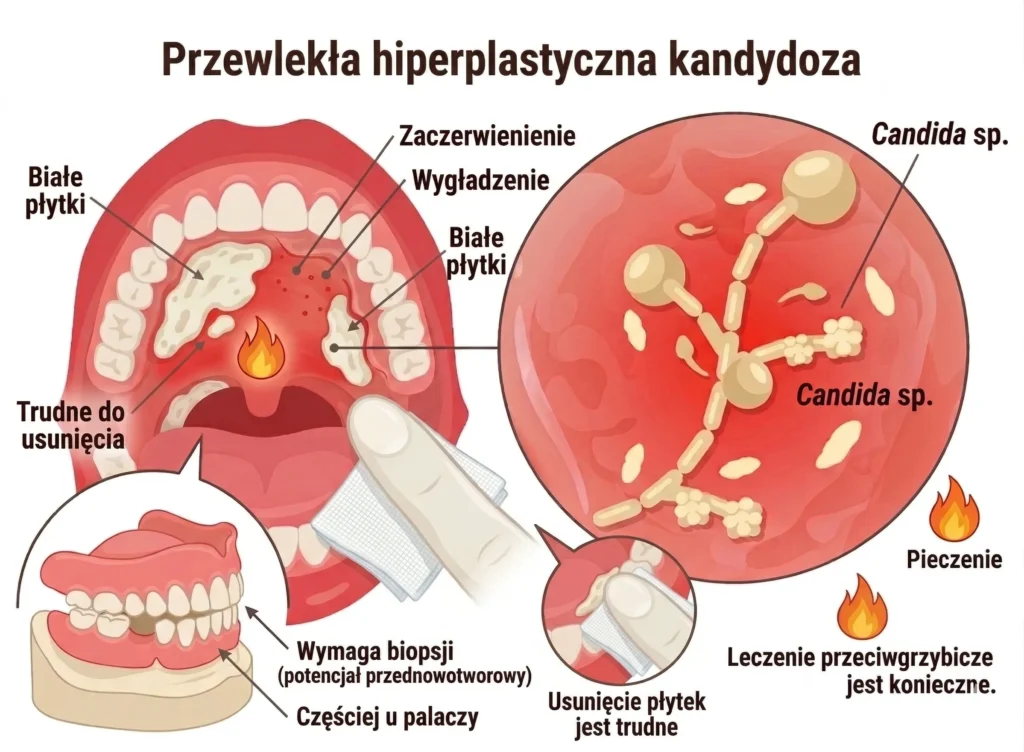
Przewlekła hiperplastyczna kandydoza – białe płytki trudne do usunięcia, częściej u palaczy, z potencjałem przednowotworowym wymagającym biopsji.
Inne postacie kandydozy
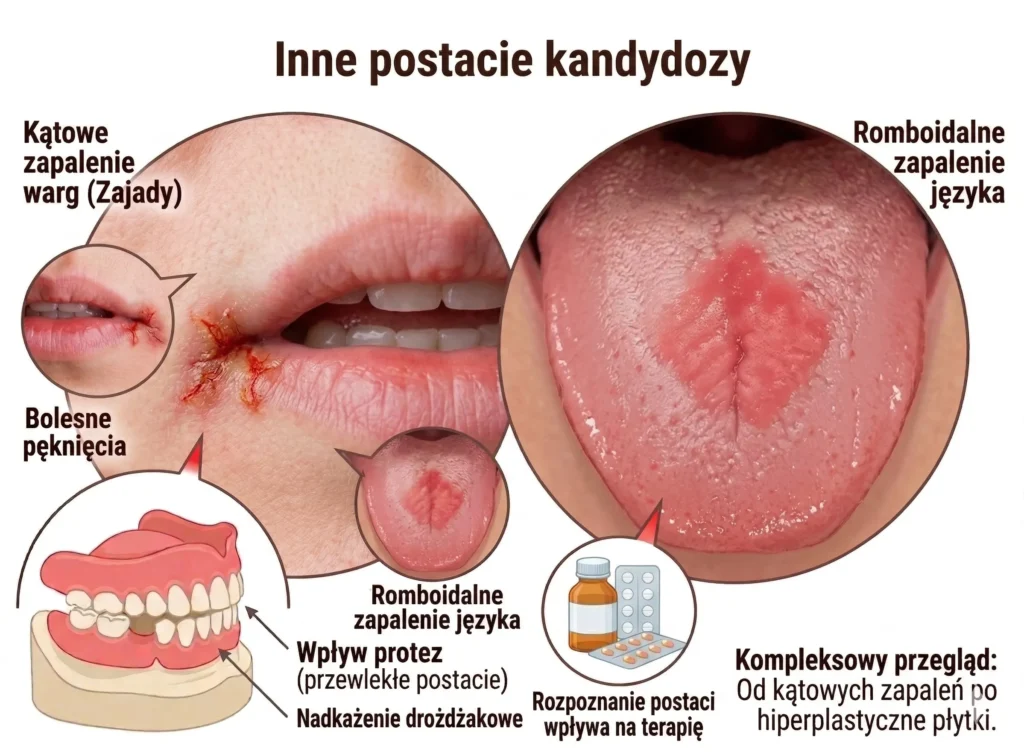
Osobno wyróżnia się kątowe zapalenie warg (zajady) z bolesnymi pęknięciami w kącikach ust oraz romboidalne zapalenie języka z nadkażeniem drożdżakowym. Rozpoznanie konkretnej postaci wpływa na dobór terapii i czas leczenia.
Objawy grzybicy jamy ustnej
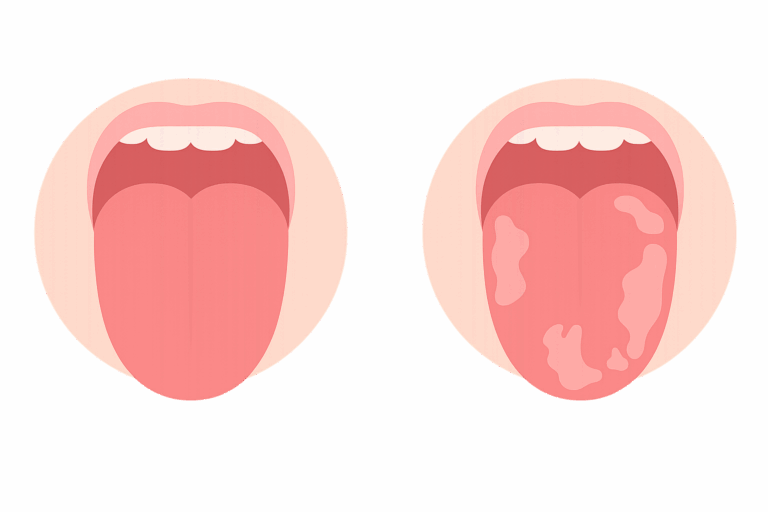
Objawy grzybicy jamy ustnej są zazwyczaj bardzo charakterystyczne, choć mogą imitować afty, leukoplakię czy liszaj płaski. Najczęstsze niepokojące objawy to:
- biały lub kremowy nalot na języku, policzkach, podniebieniu, czasem na dziąsłach
- zaczerwienienie, obrzęk i bolesność błony śluzowej w obrębie jamy ustnej
- pieczenie i ból języka przy jedzeniu, szczególnie potraw gorących, ostrych i kwaśnych
- uczucie suchości, lepkości w ustach, nieprzyjemny zapach z ust (halitoza)
- zajady – pęknięcia i nadżerki w kącikach ust
- zaburzenia smaku (metaliczny posmak, osłabienie smaku)
U dzieci pleśniawki objawiają się niechęcią do ssania i płaczem przy karmieniu. U dorosłych noszących protezy typowe jest pieczenie pod płytą protezy z zaczerwienieniem.
Zmiany utrzymujące się ponad 2 tygodnie, które nie reagują na domowe metody leczenia, wymagają pilnej konsultacji stomatologicznej lub laryngologicznej, ponieważ mogą być jednym z wielu różnych rodzajów zmian na błonie śluzowej jamy ustnej.
Przyczyny i czynniki ryzyka grzybicy jamy ustnej
Głównym mechanizmem rozwoju grzybicy jest osłabienie odporności miejscowej lub ogólnoustrojowej oraz zaburzenie równowagi mikroflory. Do najważniejszych czynników należą:
| Kategoria | Czynniki ryzyka |
|---|---|
| Choroby przewlekłe | cukrzyca (szczególnie źle kontrolowana), nowotwory, HIV/AIDS, zaburzeniami hormonalnymi, niedoczynność tarczycy |
| Leczenie | stosowanie antybiotyków szerokospektralnych, chemioterapia, leczenie immunosupresyjne, sterydy wziewne w leczeniu astmy |
| Czynniki miejscowe | noszenie protez zębowych całą dobę, niewłaściwą higienę jamy ustnej, ubytki próchnicowe, kserostomia |
| Czynniki hormonalne | ciąża, okres okołomenopauzalny, zażywanie tabletek antykoncepcyjnych |
| Styl życia | palenie papierosów, nadużywanie alkoholu, dieta bogata w cukry proste |
| U niemowląt zakażenie następuje często podczas porodu drogami natury lub przez kontakt z zakażonym smoczkiem. Długotrwałe stosowanie antybiotyków i stosowanie inhalatorów steroidowych bez płukania ust po użyciu również zwiększają ryzyko rozwoju grzybicy. |
Czynniki ryzyka wystąpienia grzybicy jamy ustnej to:
- spadek odporności,
- stosowanie antybiotyków lub sterydów,
- noszenie protez zębowych,
- cukrzyca,
- niedostateczna higiena jamy ustnej,
- okres noworodkowy,
- ciąża,
- wiek powyżej 50 lat,
- palenie tytoniu,
- choroby nowotworowe,
- stosowanie leków immunosupresyjnych,
- zaburzenia hormonalne,
- przeszczepy narządów.
Zakażenie od innej osoby jest możliwe, ale zwykle mniej istotne niż uaktywnienie własnej flory Candida przy obniżonej odporności.
Kto jest szczególnie narażony na kandydozę jamy ustnej?
Grupy szczególnego ryzyka obejmują osoby, u których układ odpornościowy jest osłabiony lub występują sprzyjające warunki miejscowe:
- Niemowlęta do 12. miesiąca życia – z powodu niedojrzałości układu odpornościowego.
- Osoby w podeszłym wieku (60-65+) – gorsza higiena, kserostomia, wielolekowość.
- Pacjenci po przeszczepach i w trakcie chemioterapii – ciężka immunosupresja i uszkodzenie śluzówek.
- Osoby zakażone HIV z AIDS lub z ciężką neutropenią.
- Chorzy na cukrzycę z wysoką glikemią, która może sprzyjać rozwojowi drożdżaków.
- Użytkownicy protez całkowitych i częściohttps://precisdent.pl/blog/protezy-zebowewych z biofilmem pod płytą.
- Osoby stosujące długotrwale antybiotyki lub sterydy wziewne oraz palacze.
U takich pacjentów zaleca się szybszą konsultację – nawet po 2-3 dniach od zauważenia pierwszych objawów, aby wdrożyć odpowiednie leczenie.
Diagnostyka grzybicy jamy ustnej
Diagnostyka rozpoczyna się od badania klinicznego w gabinecie stomatologicznym lub laryngologicznym. W typowych, niepowikłanych przypadkach lekarz może rozpoznać grzybicę jamy ustnej na podstawie samego obrazu klinicznego i wywiadu – informacji o niedawnej antybiotykoterapii, noszeniu protez czy cukrzycy.
Przy nawracających, nietypowych lub ciężkich zmianach zleca się badanie mykologiczne wymazu z błony śluzowej. Dodatkowe badania (morfologia, poziom glukozy, test w kierunku HIV) mogą być potrzebne przy podejrzeniu chorób ogólnoustrojowych wpływających na ogólny stan zdrowia pacjenta.
Na czym polega badanie mykologiczne jamy ustnej?
Badanie mykologiczne służy do potwierdzenia zakażenia Candida, identyfikacji gatunku i oceny wrażliwości na leki. Procedura obejmuje:
- Pobranie materiału jałową wymazówką z miejsca zmienionego chorobowo (język, policzek, podniebienie)
- Posiew na specjalnych podłożach (np. Sabouraud) i hodowla w laboratorium przez kilka dni
- Identyfikacja gatunku pod mikroskopem i testy biochemiczne
- Ewentualne wykonanie antymykogramu – ocena wrażliwości na flukonazol, itrakonazol
Coraz częściej wykorzystuje się szybkie testy molekularne (PCR), szczególnie u pacjentów z ciężkimi infekcje grzybicze lub w warunkach szpitalnych. Przed pobraniem wymazu pacjent nie powinien jeść, pić ani myć zębów przez około 2 godziny.
Jak interpretować wynik badania mykologicznego?
Dodatni wynik z obecnością Candida u osoby bez objawów nie oznacza choroby – może być to fizjologiczna kolonizacja. Wynik interpretuje się zawsze łącznie z obrazem klinicznym, objawami i czynnikami ryzyka.
Antymykogram ma kluczowe znaczenie przy nawracającej kandydozie lub u pacjentów z immunosupresją – pozwala wybrać lek o największej skuteczności wobec konkretnego szczepu. Badanie pozwala także odróżnić zakażenie grzybicze od bakteryjnych zapaleń, aft czy leukoplakii.
Leczenie grzybicy jamy ustnej
Leczenie grzybicy jamy ustnej powinno być rozpoczęte przy pierwszych oznakach białych nalotów lub pieczenia w jamie ustnej. Nie należy zwlekać z wizytą u lekarza, ponieważ nieleczona infekcja może prowadzić do przewlekłych dolegliwości oraz rozprzestrzenienia się zakażenia na inne części ciała. Terapia powinna być prowadzona do końca, nawet jeśli objawy ustąpią wcześniej – nie wolno przerywać leczenia przedwcześnie, ponieważ choroba może utrzymywać się w głębszych warstwach śluzówki i nawracać.
Dieta niskocukrowa jest kluczowa zarówno w leczeniu, jak i profilaktyce grzybicy jamy ustnej, ponieważ ogranicza pożywkę dla drożdżaków i wspiera skuteczność terapii farmakologicznej.
Metody leczenia obejmują:
- Leczenie miejscowe – preparaty przeciwgrzybicze w postaci zawiesin, żeli do pędzlowania jamy ustnej, pastylek do ssania. Najczęściej stosuje się nystatynę (4-6x dziennie), mikonazol w żelu (4x dziennie), klotrimazol, amfoterycynę B.
- Leczenie ogólne – leki doustne jak flukonazol lub itrakonazol przy ciężkich lub nawracających przypadkach. Leczenie systemowe wymaga nadzoru lekarza z uwagi na możliwe interakcje i działania niepożądane.
- Działania dodatkowe – poprawa higieny, regularne czyszczenie i dezynfekcja protez, płukania jamy ustnej, ograniczenie palenia i alkoholu.
Terapii nie wolno przerywać po ustąpieniu pierwszych objawów – zaleca się kontynuację leczenia miejscowego jeszcze 7-14 dni. Gdy leczenie nie przynosi oczekiwanych rezultatów, konieczna jest ponowna konsultacja.
Leki na grzybicę jamy ustnej – na receptę i bez recepty
W przypadku grzybicy samodzielny dobór preparatu bez rozpoznania bywa ryzykowny. Warto jednak wiedzieć, jakie opcje są dostępne:
| Typ leku | Substancja | Stosowanie |
|---|---|---|
| Na receptę | nystatyna zawiesina | 4-6x dziennie, do pędzlowania |
| Na receptę | mikonazol żel | 4x dziennie |
| Na receptę | flukonazol tabletki | jednorazowo lub 7-14 dni |
| Bez recepty | pastylki antyseptyczne | łagodne epizody, przed wizytą |
| Bez recepty | płukanki w postaci płukanek przeciwgrzybiczych | wspomagająco |
| Leki miejscowe i leki doustne mają różne przeciwwskazania – ostrożność zalecana w ciąży, przy karmieniu piersią i chorobach wątroby. Zniknięcie nalotu nie zawsze oznacza wyleczenie – choroba może utrzymywać się w głębszych warstwach śluzówki. |
Grzybica jamy ustnej u dzieci i niemowląt
Pleśniawki są bardzo częste u niemowląt, szczególnie między 2. a 6. miesiącem życia. Typowe objawy obejmują biały nalot na języku, podniebieniu i policzkach trudny do usunięcia, płacz przy karmieniu oraz niechęć do piersi i butelki.
Możliwe drogi zakażenia to poród drogami natury, skażone smoczki i butelki oraz nadkażenie po antybiotykoterapii. Leczenie polega na stosowaniu preparatów do pędzlowania jamy ustnej (np. nystatyna 4x dziennie) przez czas zalecony przez pediatrę.
Kluczowa jest higiena – wyparzanie smoczków, dezynfekcja butelek, mycie rąk dorosłych przed karmieniem. Nie należy stosować silnych olejków eterycznych ani środków drażniących błonę śluzową u niemowląt bez wyraźnego zalecenia lekarza.
Czy grzybica jamy ustnej jest zaraźliwa?
Candida przenosi się drogą kontaktową – przez ślinę, wspólne sztućce czy pocałunki – więc teoretycznie możliwe jest zakażenie od innej osoby. W praktyce jednak najważniejsze jest uaktywnienie własnej flory Candida przy spadku odporności.
Ryzyko przeniesienia wzrasta przy: pocałunkach, współdzieleniu smoczków u dzieci, używaniu wspólnych kubków i sztućców, bliskim kontakcie z osobą z aktywną kandydozą. Profilaktyka obejmuje osobiste przybory do higieny, mycie rąk i unikanie wspólnych szczoteczek.
Dieta przy grzybicy jamy ustnej
Odpowiednia dieta nie zastępuje leków przeciwgrzybiczych, ale wspiera leczenie i zmniejsza ryzyko nawrotów. Warto wykluczyć z diety produkty bogate w cukry proste, alkohol i produkty drożdżowe.
Produkty zalecane
- warzywa niskoskrobiowe (brokuły, cukinia, sałaty)
- chude źródła białka (ryby, drób, jaja)
- zdrowe tłuszcze (olej kokosowy zawierający kwas kaprylowy o działaniu przeciwgrzybiczym)
- jogurty naturalne, kefiry, kiszonki jako źródło probiotyków
Produkty niewskazane
- cukry proste (słodycze, białe pieczywo, słodzone napoje)
- alkohol
- produkty drożdżowe (pieczywo drożdżowe, piwo)
- produkty wysoko przetworzone
Przyprawy wspierające leczenie
- czosnek (zawiera allitynę)
- imbir
- kurkuma
- oregano
Stosuj je jako element codziennej kuchni. Przy niedoborach witamin warto uzupełnić kwas foliowy i witaminy z grupy B. Produkty bogate w białko i zdrowe tłuszcze wspierają regenerację śluzówki.
Wskazówki dietetyczne przy bólu
Przy silnym bólu wybieraj potrawy łagodne, chłodne, nieostre o miękkiej konsystencji.
Domowe sposoby na grzybicę jamy ustnej – kiedy i jak je stosować?
Naturalne metody są jedynie uzupełnieniem leczenia farmakologicznego i nie powinny opóźniać wizyty u lekarza. Popularne metody stosowania miejscowego obejmują:
Płukanki ziołowe
Słaby napar z rumianku lub szałwii do płukania ust 2-3x dziennie działa łagodząco i przeciwzapalnie.
Roztwór sody oczyszczonej
1/2 łyżeczki na szklankę przegotowanej wody podnosi pH w ustach, utrudniając rozwój grzybów.
Rozcieńczony sok z cytryny
Kilka kropel na szklankę wody, choć przy nadżerkach może być drażniący.
Ostrzeżenia dotyczące domowych metod
Nie stosuj nierozcieńczonych olejków eterycznych (np. oregano) bezpośrednio na błonę śluzową – ryzyko oparzenia chemicznego. Jeśli po 3-5 dniach objawy nie maleją lub się nasilają, konieczna jest konsultacja lekarska.
Ile trwa grzybica jamy ustnej i czy może nawracać?
Czas leczenia zależy od postaci choroby, odporności pacjenta i szybkości wdrożenia terapii:
- Ostre postaci przy prawidłowym leczeniu ustępują w ciągu 7-14 dni
- Przewlekłe formy u seniorów i użytkowników protez mogą wymagać kilku tygodni terapii oraz korekty aparatów ortodontycznych lub protez
- U pacjentów z ciężką immunosupresją leczenie bywa długotrwałe
Grzybica ma tendencję do nawrotów z powodu obecności Candida jako elementu flory, utrzymujących się czynników ryzyka oraz niedokończonych kuracji. Profilaktyka po wyleczeniu jest kluczowa.
Jak zapobiegać grzybicy jamy ustnej?
Profilaktyka jest szczególnie ważna u osób z grup ryzyka i po przebytych epizodach kandydozy:
- Codzienna higiena – mycie zębów 2x dziennie, czyszczenie języka, nitkowanie, łagodne płukania ust
- Higiena protez – zdejmowanie na noc, czyszczenie specjalnymi preparatami, regularna kontrola dopasowania
- Rozsądne stosowanie leków – płukanie ust po inhalacji steroidów, probiotyki przy antybiotykoterapii
- Zdrowy styl życia – ograniczenie palenia, alkoholu, nadmiaru cukru, utrzymywanie prawidłowej masy ciała
Regularne wizyty kontrolne u stomatologa (co najmniej raz w roku, u osób z protezami i chorobami przewlekłymi co 6 miesięcy) pozwalają wychwycić pierwsze zmiany na błonie śluzowej i wdrożyć leczenie, zanim schorzenie się rozwinie. Nie zwlekaj z konsultacją przy pierwszych niepokojących objawach – wczesna interwencja to najlepsza strategia.
Grzybica jamy ustnej – Najczęściej zadawane pytania
Czy grzybica jamy ustnej sama przejdzie?
Niestety, grzybica jamy ustnej rzadko ustępuje samoistnie. Bez odpowiedniego leczenia drożdżaki mogą się namnażać, prowadząc do nasilenia bólu i rozprzestrzeniania się infekcji na przełyk lub inne narządy. Wymagana jest konsultacja lekarska i wdrożenie celowanej terapii.
Jak długo trwa leczenie kandydozy?
W większości ostrych przypadków leczenie trwa od 7 do 14 dni. Bardzo ważne jest, aby nie przerywać kuracji natychmiast po ustąpieniu objawów – zazwyczaj zaleca się stosowanie leków miejscowych jeszcze przez kilka dni po zniknięciu nalotów, aby zapobiec nawrotom.
Czy mogę zarazić domowników grzybicą jamy ustnej?
Tak, zakażenie jest możliwe poprzez bezpośredni kontakt (np. pocałunki) lub używanie tych samych sztućców, kubków i szczoteczek do zębów. Choć Candida często naturalnie występuje w organizmie, osoby z obniżoną odpornością są bardziej narażone na rozwinięcie objawów po kontakcie z patogenem.
Czego nie wolno jeść przy grzybicy jamy ustnej?
Podstawą jest wyeliminowanie cukrów prostych, które są główną pożywką dla drożdżaków. Należy unikać słodyczy, białego pieczywa, słodzonych napojów, alkoholu (zwłaszcza piwa i słodkich win) oraz produktów zawierających drożdże.
Jak odróżnić pleśniawki od aft?
- Pleśniawki: To białe, serowate naloty, które po potarciu schodzą, odsłaniając zaczerwienioną bazę. Często zajmują duże obszary języka i policzków.
- Afty: To zazwyczaj pojedyncze, bolesne nadżerki o okrągłym kształcie z żółtawym lub białawym środkiem i czerwoną obwódką. Nie dają się „zetrzeć”.
Czy palenie papierosów wpływa na rozwój choroby?
Tak, palenie tytoniu zmienia mikroflorę jamy ustnej, wysusza śluzówkę i osłabia jej odporność miejscową. Palacze są w grupie wysokiego ryzyka rozwoju przewlekłej hiperplastycznej kandydozy, która może mieć potencjał nowotworowy.
Podsumowanie
Grzybica jamy ustnej, czyli kandydoza, to powszechna infekcja, która może dotknąć każdego – od niemowląt po seniorów. Kluczowe znaczenie ma szybkie rozpoznanie pierwszych objawów (biały nalot, pieczenie, ból) i niezwłoczne rozpoczęcie leczenia pod kontrolą lekarza. Terapia powinna być prowadzona do końca, a dieta niskocukrowa oraz odpowiednia higiena jamy ustnej są niezbędne zarówno w leczeniu, jak i profilaktyce. Regularne wizyty u stomatologa, unikanie czynników ryzyka oraz stosowanie się do zaleceń lekarskich pozwalają skutecznie zapobiegać nawrotom i powikłaniom tej choroby.
Artykuł został przygotowany przez lekarza dentystę na podstawie najnowszych badań naukowych i wieloletniego doświadczenia klinicznego. Informacje zawarte w artykule mają charakter edukacyjny i nie zastępują konsultacji z lekarzem dentystą.
Ukończyłem Wydział Lekarsko-Dentystyczny na Śląskim Uniwersytecie Medycznym, będąc nagradzanym stypendium Rektora za osiągnięcia naukowe. Podczas studiów byłem aktywnym członkiem Studenckiego Towarzystwa Naukowego przy Katedrze Dysfunkcji Narządu Żucia oraz Polskiego Towarzystwa Studentów ... Czytaj więcej